診療の質/quality of care
「人を中心に据えた医療」や「医師への信頼」が透析患者の服薬アドヒアランスに影響することが経験的に知られていますが、それらがどのように服薬アドヒアランスにつながるのかが明らかではありませんでした。日本の6施設に通院する血液透析患者を分析した結果、「人を中心に据えた医療の質」が高いほど服薬の困難度は少なく、その関連は「医師への信頼」の高さを通じて部分的に媒介されていました。特に質が最も高い群では、服薬アドヒアランスへの影響の約3分の1が「医師への信頼」を介したものでした。本研究は、透析患者の服薬アドヒアランス向上のためには、信頼関係の構築やケアの継続性・ケアの連携を含む多面的な「人を中心に据えた医療アプローチ」が重要であることを示しています。科学研究費補助金の助成(基盤研究(B) 課題番号JP19KT0021 および 挑戦的研究(萌芽) 課題番号JP22K19690; 研究代表者:栗田; 基盤研究(C) 課題番号23K16271; 研究代表者:戸井田)を受けた研究の成果(チームプロダクト)です。[※論文はこちらよりご覧頂けます。]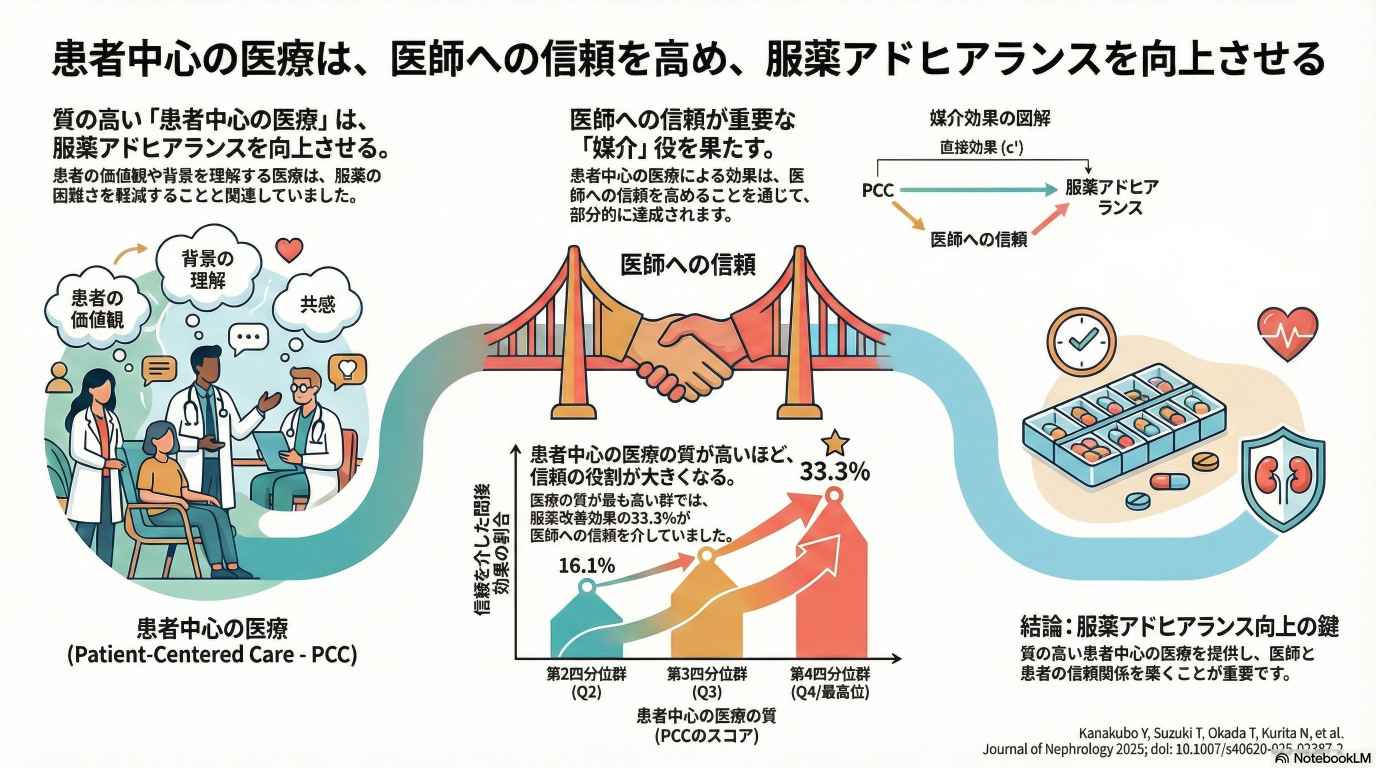
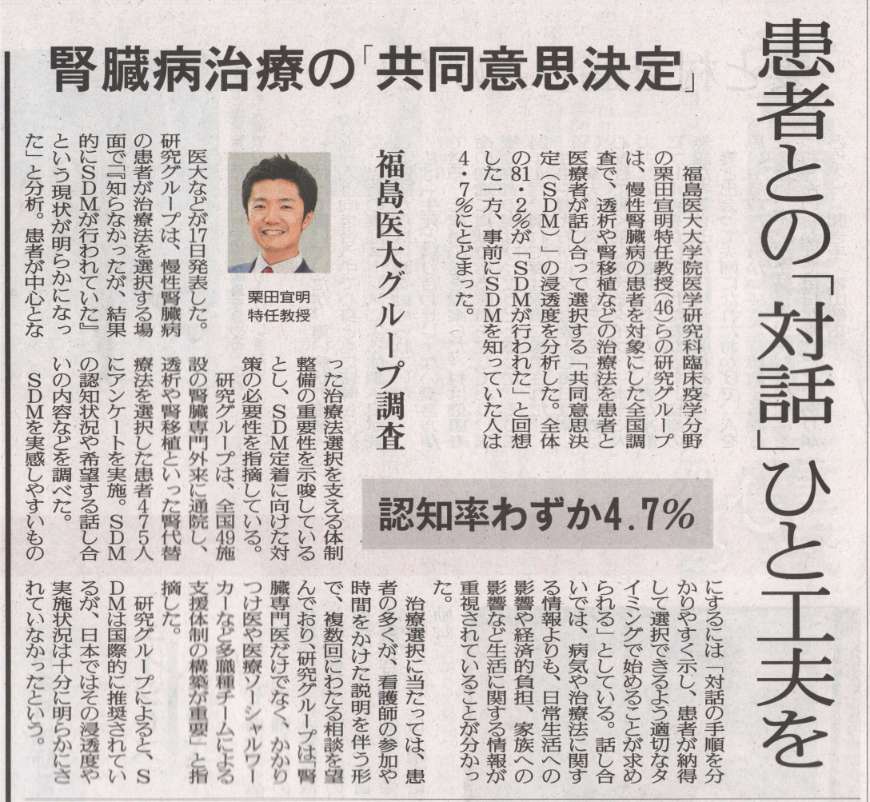
腎代替療法の選択は、患者の生活に大きな影響を与える重要な場面であり、患者と医療者が協力して意思決定を行う「協働意思決定(Shared Decision-Making:SDM)」が推奨されています。しかし、日本におけるCKD(慢性腎臓病)患者のSDMに対する理解や実際の経験、そしてSDMが行われたという認識に影響を与える要因については、これまで十分に明らかにされていませんでした。
そこで本研究では、全国49施設の成人CKD患者475名を対象に、腎代替療法を選択した際のSDMに関する調査を行いました。その結果、全体の8割以上が腎代替療法選択時にSDMが行われたと感じていた一方で、調査前からSDMという概念をよく知っていた人はわずか4.7%でした。患者が特に重視したい話題は、「日常生活への影響」「経済的負担」「家族との関係」などで、多くの人が「腎代替療法が必要になる直前」に「複数回にわたる話し合い」の実施を望んでいました。また、腎臓専門医だけでなく、医療ソーシャルワーカーやかかりつけ医(非腎臓専門医)など、さまざまな医療職の関与も重視されていました。SDMの認識と有意に関連していたのは、腎代替療法選択のための外来(看護師の参加と十分な時間が確保された外来)への複数回の受診でした。本研究の結果より、日本の腎代替療法選択において患者は自身の生活に直結する情報を求めており、繰り返しSDMの機会を設ける体制の整備が、今後のCKD診療においてますます重要になると考えられます。
科学研究費補助金の助成(基盤研究(C) 課題番号JP21K10314; 研究代表者:柴垣; 基盤研究(B) 課題番号JP19KT0021 および 挑戦的研究(萌芽) 課題番号JP22K19690; 研究代表者:栗田)を受けたPREPARES研究(PREference for PAtient REnal replacement therapy and Sharing Study)の成果(チームプロダクト)です。主筆は、聖マリアンナ医科大学の柴垣教授が務められました。主指導教員は、ロジスティクスを含めた研究計画の立案・解析・論文化支援でフルコミットし、日本全国の50の施設でご活躍の腎・透析専門医の先生方とチームで推進しました。[※研究成果が、福島民友 日刊に掲載されました。患者との「対話」ひと工夫を 腎臓病治療の共同意思決定、福島医大グループ調査. 福島民友. 2025年6月18日 日刊3ページ.]
東京、奈良、長崎の3地域で在宅医療を受ける患者を対象に、患者経験(ひらたく言えば、患者さん本位の医療を受けた経験を評価するスコア)とQOL(生活の質)、および健康関連希望(ホープ)との関係性を横断的に分析しました。患者経験はプライマリ・ケアの質を反映するJPCAT-SFで評価しました。QOLはQOL-HCスケール(高得点ほど生活の質が高い)で評価し、ホープは健康関連ホープ尺度(HR-Hope)の総スコアで評価しました。その結果、患者経験が良好であるほど、QOLおよびホープのスコアが有意に高いことが明らかとなりました。患者経験のドメイン別に調べても同様の関係性があることも確認できました。
医療法人社団鉄祐会・長崎在宅Dr.ネット・天理よろづ相談所白川分院と奈良県内でご活躍の先生方とチームで行う、ZEVIOUS研究(Zaitaku EValuative Initiatives and OUtcome Study)の成果(チームプロダクト)です。主指導教員が、ロジスティクスを含めた研究計画の立案・解析・論文化でフルコミットしました。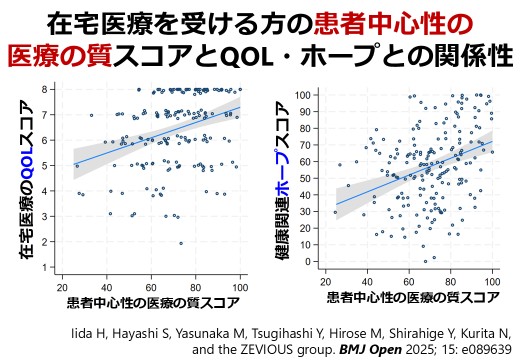
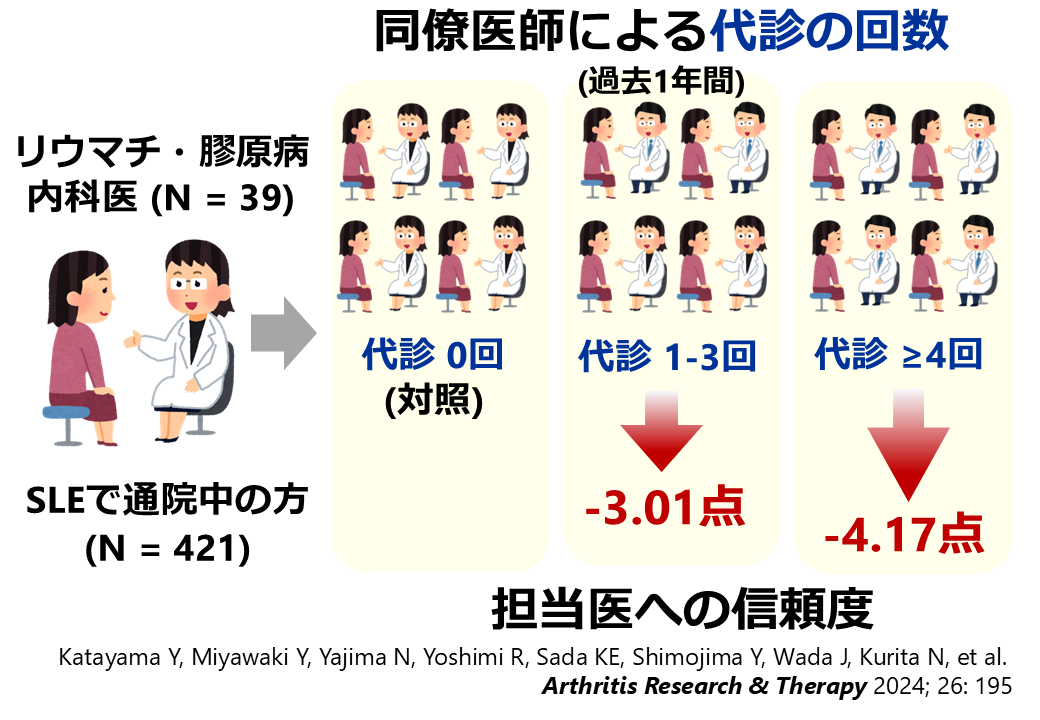
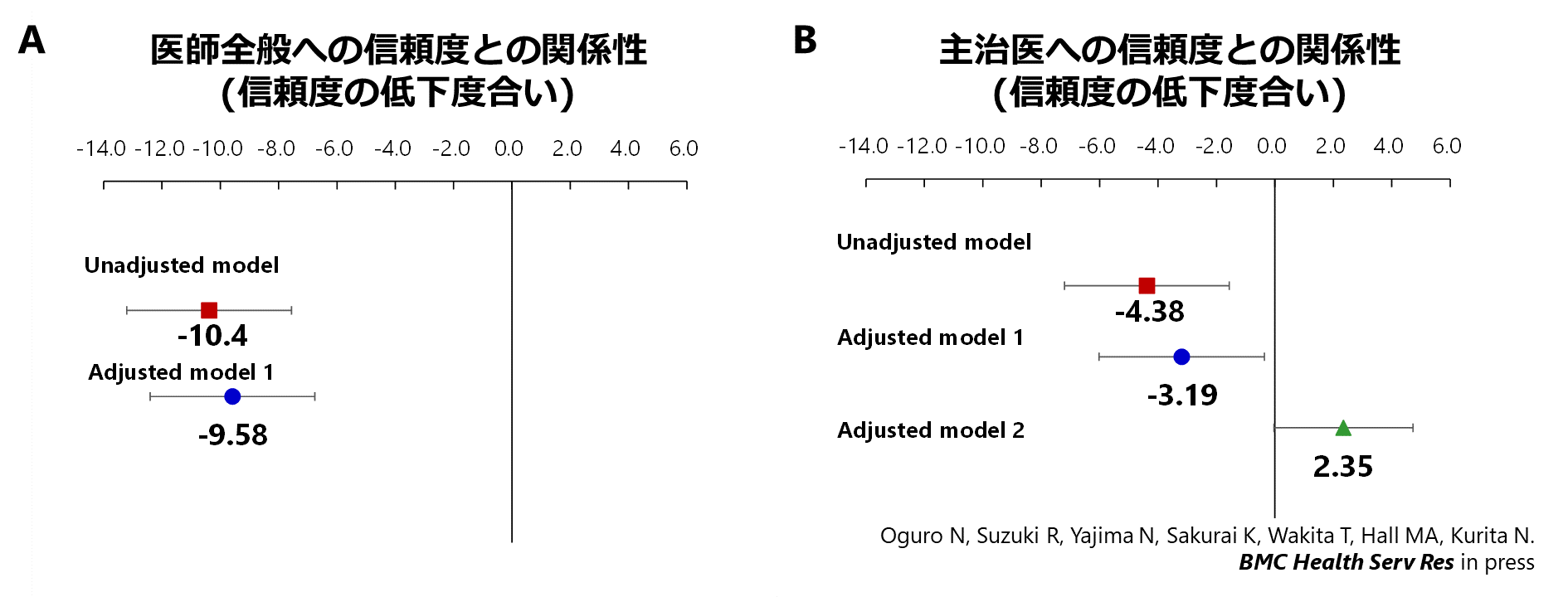
全身性エリテマトーデス(SLE)患者が担当リウマチ医に抱く信頼度に対して、リウマチ医の代診回数がどのような影響を与えるかを調査しました。過去1年間の代診回数を「なし」「1~3回」「4回以上」の3つに分けて分析した結果、代診回数が1~3回および4回以上のグループでは、担当リウマチ医への信頼度がそれぞれ3.0ポイントおよび4.2ポイント低いことが明らかとなりました。通常の外来診療で、医師の学会研修や病気などで他の医師による代診が避けられないことがあります。この研究結果は、できる限り主治医との継続的な診療を確保しつつ、代診の医師が関わる際に患者の信頼感を維持するための工夫が必要であることを示唆しています。この研究は、科学研究費補助金の助成(挑戦的研究(萌芽) 課題番号22K19690; 研究代表者:栗田, 基盤研究(B) 課題番号19KT0021; 研究代表者:栗田)を受けた![]() TRUMP2
TRUMP2![]() -SLEプロジェクト(the Trust Measurement for Physicians and Patients with SLE)の成果の一部です。スタンフォード大学医学部のThom教授、昭和大学の矢嶋先生、高知大学の佐田先生、信州大学の下島先生、横浜市立大学の吉見先生との共同研究として実施され、岡山大学の片山先生・宮脇先生らが論文化しました。主指導教員は、リサーチ・クエスチョンの発案・解析、および論文化のプロセスにおいて役割を果たしました。[※研究成果が、福島民報 日刊に掲載されました。全身性エリテマトーデス患者 主治医への信頼度 代診多いほど低下 福医大のグループが調査. 福島民報. 2025年1月6日 日刊12ページ. また、研究成果が、福島民友 日刊に掲載されました。主治医代行多い→信頼度低く 医大 難病患者への調査. 福島民友. 2024年12月10日 日刊3ページ.]
-SLEプロジェクト(the Trust Measurement for Physicians and Patients with SLE)の成果の一部です。スタンフォード大学医学部のThom教授、昭和大学の矢嶋先生、高知大学の佐田先生、信州大学の下島先生、横浜市立大学の吉見先生との共同研究として実施され、岡山大学の片山先生・宮脇先生らが論文化しました。主指導教員は、リサーチ・クエスチョンの発案・解析、および論文化のプロセスにおいて役割を果たしました。[※研究成果が、福島民報 日刊に掲載されました。全身性エリテマトーデス患者 主治医への信頼度 代診多いほど低下 福医大のグループが調査. 福島民報. 2025年1月6日 日刊12ページ. また、研究成果が、福島民友 日刊に掲載されました。主治医代行多い→信頼度低く 医大 難病患者への調査. 福島民友. 2024年12月10日 日刊3ページ.]
「エビデンスに基づくネフローゼ症候群診療ガイドライン2020」の出版に伴い、原発性膜性腎症に対するリツキシマブの使用実態を調査しました。
2021年11月から12月にかけて、278の施設で勤務する380名の腎臓専門医からウェブ調査に回答をいただきました。その結果、原発性膜性腎症に対する使用経験の割合は21.8%であり、微小変化型ネフローゼ症候群に対する使用経験の割合の約半分でした。
保険が適用された経験が3分の2あった一方で、保険が適用されない場合が約2割ありました。後者には施設が全額負担した場合と患者さんが全額負担した場合の両方がありました。
東京医大の宮岡先生が主筆となり、多くの先生方のご支援を頂きながら進めて達成できた成果です。主指導教員は特に調査の計画と解析、論文化でコミットしました。
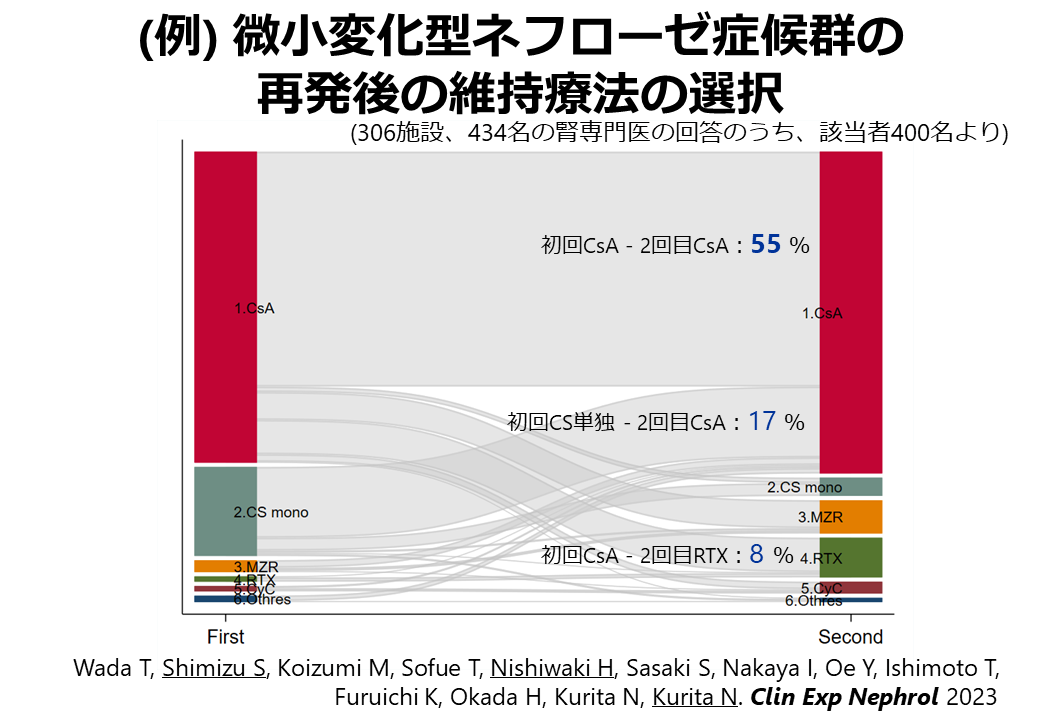
「エビデンスに基づくネフローゼ症候群診療ガイドライン2020」の出版に伴い、4つの推奨事項に対する遵守率を調査しました。2021年11月から12月にかけて、306の施設で勤務する434名の腎臓専門医からウェブ調査に回答をいただきました。その結果、腎生検ができない原発性膜性腎症が疑われる症例(CQ1)において、抗ホスホリパーゼA2受容体抗体(保険適用なし)を測定しないと回答したのは41.2%でした。微小変化型ネフローゼ症候群再発後の維持療法で用いられる免疫抑制剤(CQ2)については、シクロスポリンが最も多く選択されました(1回目再発時:72.5%、2回目再発時:75.0%)。ステロイド抵抗性例の原発性巣状分節性糸球体硬化症(CQ3)の治療については、シクロスポリンが最も選ばれました(83.5%)。ネフローゼレベルの蛋白尿を伴う原発性膜性腎症(CQ4)の初期治療では、副腎皮質ステロイド単独療法が最も多く選ばれ(59.6%)、次いで副腎皮質ステロイドとシクロスポリンの併用が選ばれました(28.3%)。以上から、原発性膜性腎症の血清診断および治療に関するガイドラインと実臨床の間にはギャップがあり、腎臓専門医が保険適用の障壁やエビデンス不足に対して積極的な対応を行う必要があることが示唆されました。
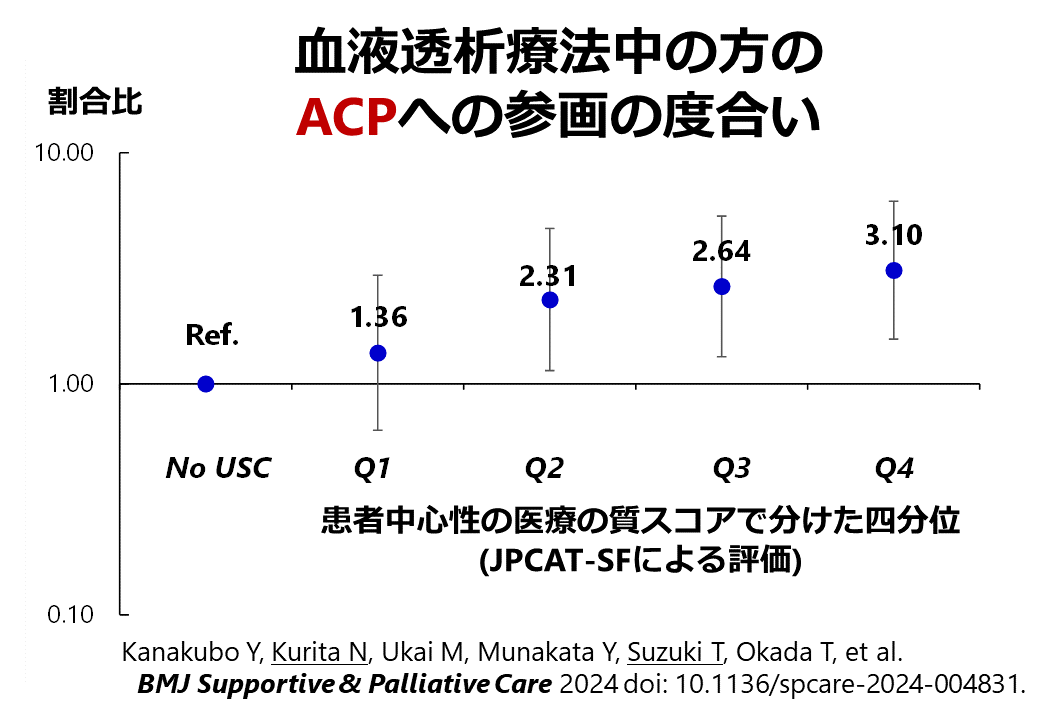
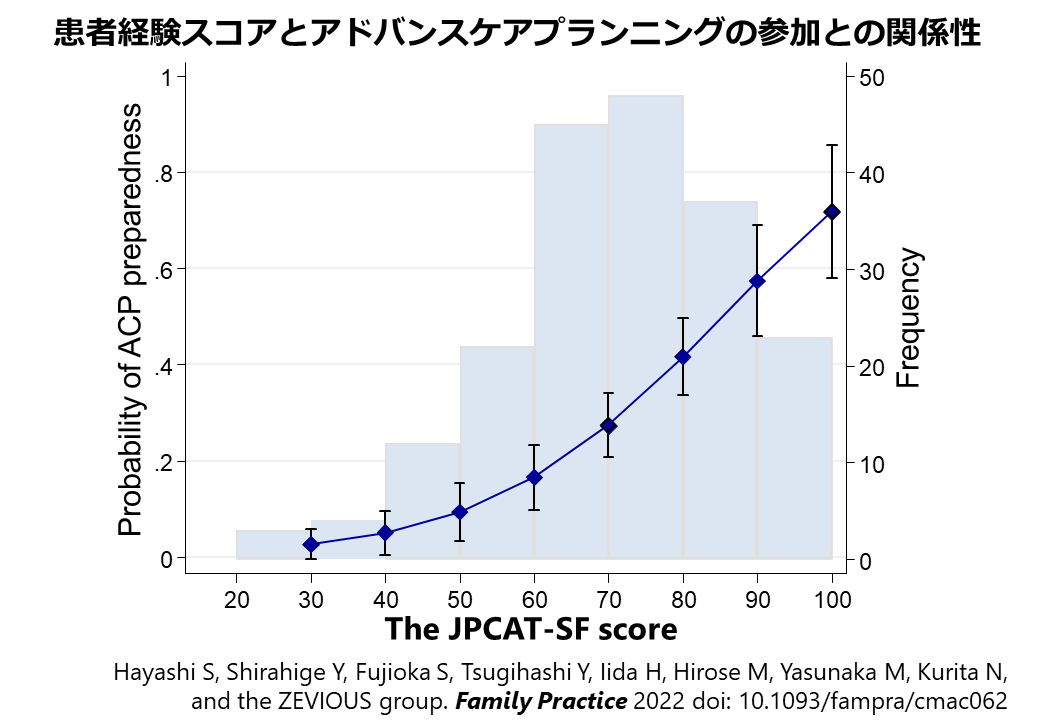
東京・奈良・長崎で在宅医療を受ける患者の患者経験(ひらたく言えば、患者さん本位の医療を受けた経験を評価するスコア)とアドバンスケアプランニングの参加との関係性を横断的に分析しました。患者経験はプライマリ・ケアの質を反映するJPCAT-SFで評価しました。患者経験が良好であるほど、アドバンスケアプランニングの参加割合が高いことを示しました。患者経験のドメイン別に調べても同様の関係性があることも確認できました。
医療法人社団鉄祐会・長崎在宅Dr.ネット・天理よろづ相談所白川分院と奈良県内でご活躍の先生方とチームで行う、ZEVIOUS研究(Zaitaku Evaluative Initiatives and Outcome Study)の成果(チームプロダクト)です。主指導教員が、ロジスティクスを含めた研究計画の立案・解析・論文化でフルコミットしました。