業績

ワクチン普及後の血液透析患者におけるCOVID-19への不安と、多面的なヘルスリテラシーとの関連を調査した多施設共同研究です。研究の結果、透析患者のCOVID-19への不安は、パンデミック初期の一般市民より低いことが示されました。一方で、情報を「読んで理解する力」である機能的ヘルスリテラシーが低い患者ほど不安が強く、逆に、情報を「批判的に吟味する力」である批判的ヘルスリテラシーが高い患者ほど不安が強いことが明らかになりました。これらの結果は、医療従事者が患者のリテラシー特性に応じて、平易で理解しやすい情報提供や、情報の適切な解釈を支援することの重要性を示唆しています。本研究は、将来のパンデミック時における患者支援のあり方を考えるうえで重要な知見を提供するものです。
透析療法を受ける方、特に高齢の方では、「長く生きること」だけでなく、「自分で生活できること」や「疲れにくく過ごせること」を大切にされる場合があります。
このような価値観が重視されるなかでも、透析期間の長期化がフレイル(虚弱)や寝たきりの進行とどのように関連するのか、またベースライン時の身体機能状態が長期予後にどのような影響を与えるのかについては、十分に明らかになっていませんでした。
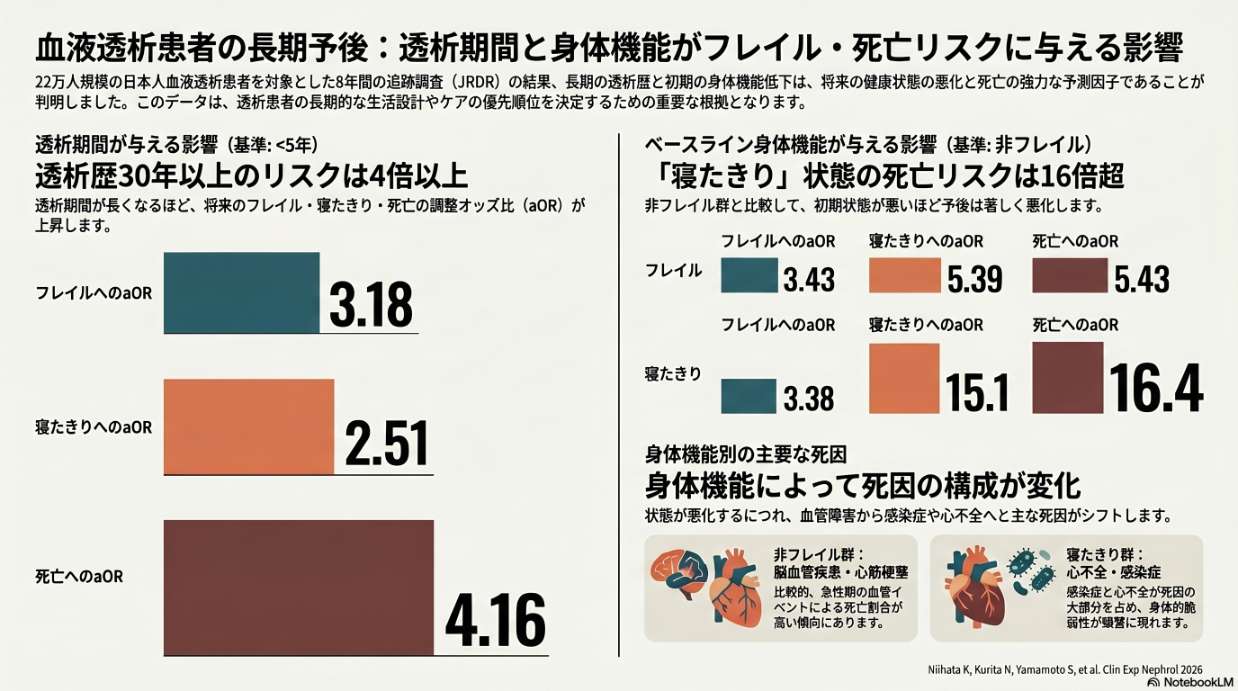
そこで本研究では、日本透析医学会レジストリ(JRDR)を用いて、約22万人の維持血液透析を受ける方を8年間追跡し、身体機能の変化を検討しました。
その結果、8年後には59.9%がお亡くなりになり、8.8%がフレイル、2.4%が寝たきりとなっていました。
また、透析歴が長い方ほど、その後のフレイル、寝たきり、死亡のリスクが段階的に高くなる「用量依存的な関連」が認められました。
さらに、ベースラインで寝たきりだった方は、非フレイルの方と比べて死亡リスクが16倍以上高くなっていました。
死因にも特徴がみられ、非フレイルの方では脳血管障害や心筋梗塞による死亡が比較的多かった一方、フレイルや寝たきりの方では、感染症や心不全による死亡が多くみられました。
一方で、ベースラインで非フレイルだった方でも、8年後に「非フレイルのまま生存」していた割合は約40%に留まっていました。
これらの結果は、透析導入後の長期経過を見据えながら、早い段階からご本人の価値観を共有し、「どのように生活したいか」を含めた人生設計や個別化ケアについて対話していく必要性を示唆しています。
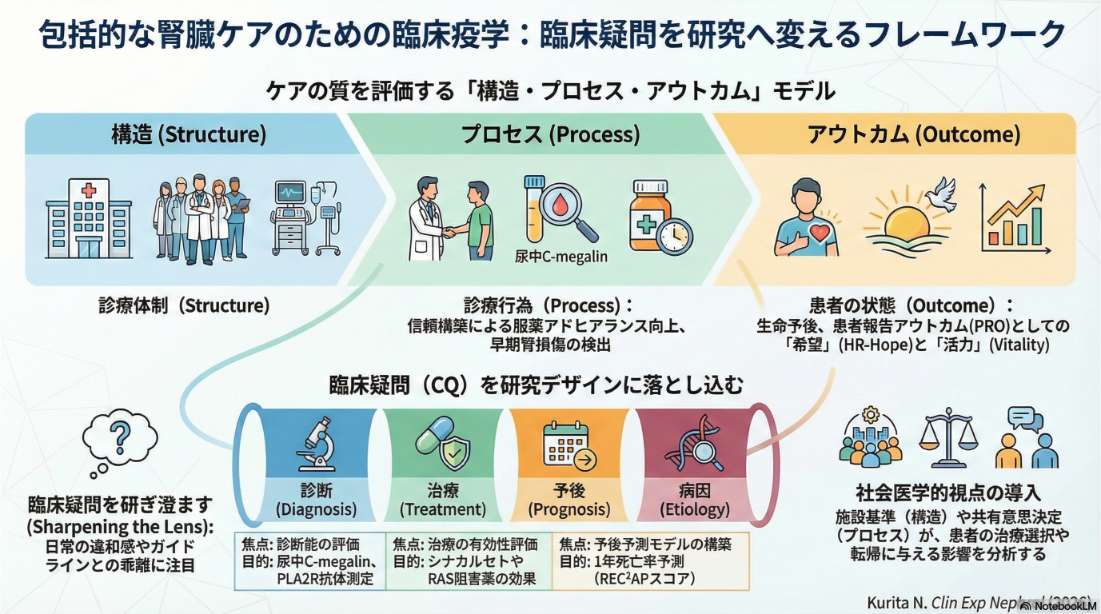
本総説は、腎臓医かつ臨床疫学者の視点から、日常診療で生じるクリニカルクエスチョンを、どのように質の高い臨床研究へと発展させるかを解説した論文です。医療の質を「構造・プロセス・アウトカム」で捉える基本モデルをベースにして、バイオマーカー評価のような従来型の研究から、患者報告アウトカム(PROs)、患者の体験や感情、さらには医療者と患者の関係性といった主観的要素までを、臨床疫学の枠組みの中で体系的に整理しています。臨床統計学的手法そのものだけでなく、「何を問い、なぜそれを問うのか」というリサーチ・クエスチョンをデザインする力の重要性を強調している点が特徴であり、患者を中心に据えた腎臓診療を実現するための臨床研究の考え方を、次世代の医療者・研究者に向けて示しています。
本研究では、腹膜透析患者における血清マグネシウム低値の頻度と、その関連因子を明らかにし、さらに血清マグネシウムと心房細動との関係を検討しました。
血清マグネシウム値が 1.5 mg/dL以下であった割合は、
-
腹膜透析単独:6.2%
-
血液透析との併用療法:3.6%
-
血液透析:0.5%
と、腹膜透析患者で高いことが分かりました。
また、血清マグネシウム低値は心房細動の有病と強く関連しており、調整後オッズ比では約3倍の関連が認められました。
さらに、
-
残腎機能が高いこと
-
1日あたりの透析液使用量が多いこと
-
腹膜平衡試験(PET)における D/P 比が高いこと
-
アイコデキストリンの使用
が、血清マグネシウム低値と関連していました。ただし、この知見は横断研究のデザインに基づくため、さらなる因果関係の検証が必要です。
本研究は、東邦大学 常喜教授とともに研究課題を発案し、同大学の中田先生、博士研究員の戸井田先生、および主指導教員が解析・論文化に携わりました [※論文の詳細は こちら よりご覧いただけます]。